【中堅・院長向け】診査の精度が予後を分ける:CT・マイクロと生体材料の戦略的活用

中堅以上の先生方にとって、歯内療法は「いかに歯を残すか」という経営的・倫理的価値の試金石となります。モダンテクニックにおいて90%を超える成功率を再現するためには、勘や経験に頼らない、精密な診査診断とエビデンスに基づく材料選択が不可欠です。
1. CBCTとマイクロスコープによる「原因の可視化」
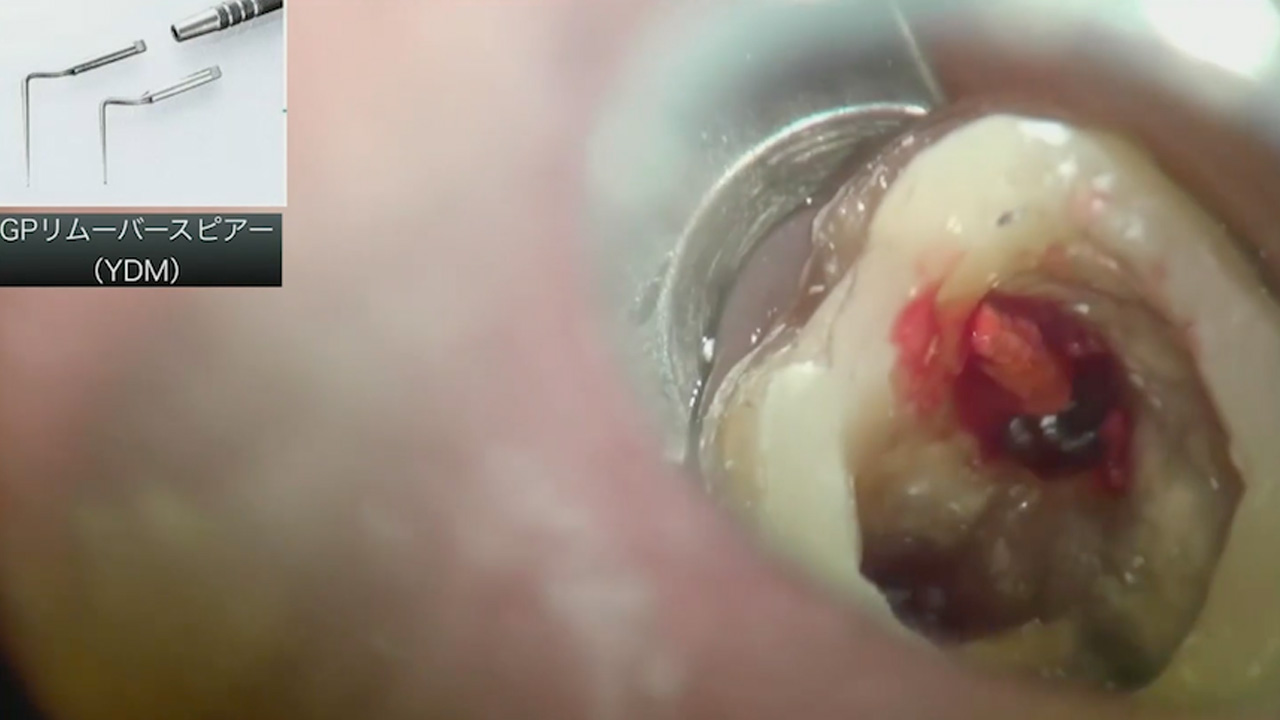
二次元のレントゲンでは限界がある歯根破折のスクリーニングや、複雑な根管形態の把握には歯科用CTが威力を発揮します。また、マイクロスコープでの最大倍率観察とメチレンブルー染色を併用することで、ガッタパーチャの適合不全や特異な根管形態などの「失敗の原因」を視覚的に特定できます。
2. MTAと再生療法が拓く「抜髄回避」の可能性
従来なら抜髄と診断していた不可逆性歯髄炎も、MTA(Mineral Trioxide Aggregate)の生体親和性と組織誘導能を活用すれば、歯髄保存(VPT)の可能性が広がります。再生歯内療法においては、根尖透過像の消失(一次ゴール)だけでなく、根形成の増加や生活反応の賦活化までを見据えた長期的なフォローアップが重要です。
3. エビデンスに基づいたインフォームドコンセント
例えば、従来の歯根端切除術(成功率約59%)と、マイクロサージェリー(成功率94%)の差を具体的なデータで提示することは、自院の専門性と治療の価値を伝える強力な武器になります。誠実な局所診断と客観的データに基づく説明は、患者さんの深い納得感を生み出します。
【まとめ:明日からの臨床に活かせるヒント】
難症例に直面した際は、まず「なぜ治らないのか」を可視化することに注力してください。精密な診査によって導き出された論理的な治療計画は、術者のストレスを軽減し、成功率の劇的な向上に寄与します。